Hola enfermeros y enfermeras !!!!!!!!!!!
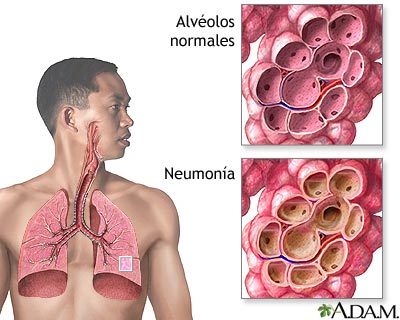
Seguimos con nuestro repaso de la meningitis y hoy os hablare un poco de la meningitis bacteriana.
La meningitis bacteriana suele representar entre un 15 y un 20% de las meningitis. Las principales bacterias que producen meningitis son:
- Neisseria meningitidis: es la mas frecuente en niños. Hay diferentes tipos (A,B,C,D,X,Y) aunque para la mayor parte de ellas hay vacunas, para la B no existe siendo así la mas predominante. Es endémica de la provincia de Galicia, España. Esta bacteria ademas de producir meningitis produce otros cuadros clínicos como faringitis, neumonía, artritis entre otras. Sin embargo la enfermedad mas peligrosa derivada de esta bacteria es la sepsis meningocócica una enfermedad generalizada en la sangre que puede causar la muerte de manera fulminante en unas horas.
- Haemophilus influenzae: responsable de la meningitis en niños de entre 3 meses y 3 años, se esta intentando erradicar esta bacteria con la vacuna Hib la cual es muy efectiva.
- Streptoccosu pneumoniae: afecta aniños menores de un año. es una de las peores respecto a secuelas, pues el niño puede quedar con sordera. Es causante de enfermedades como la otitis, sinusitis, neumonias, entre otras.
Hay otras muchas bacterias que pueden producir meningitis:
- Listeria
- E.coli
Como tratamiento se suelen dar anitbióticos como la vancomicina, meropenen etc... además se suelen administrar también corticoesteroides y se suele reemplazar el liquido perdido debido a la fiebre etc..
Seguimos con nuestro repaso de la meningitis y hoy os hablare un poco de la meningitis bacteriana.
La meningitis bacteriana suele representar entre un 15 y un 20% de las meningitis. Las principales bacterias que producen meningitis son:
- Neisseria meningitidis: es la mas frecuente en niños. Hay diferentes tipos (A,B,C,D,X,Y) aunque para la mayor parte de ellas hay vacunas, para la B no existe siendo así la mas predominante. Es endémica de la provincia de Galicia, España. Esta bacteria ademas de producir meningitis produce otros cuadros clínicos como faringitis, neumonía, artritis entre otras. Sin embargo la enfermedad mas peligrosa derivada de esta bacteria es la sepsis meningocócica una enfermedad generalizada en la sangre que puede causar la muerte de manera fulminante en unas horas.
- Haemophilus influenzae: responsable de la meningitis en niños de entre 3 meses y 3 años, se esta intentando erradicar esta bacteria con la vacuna Hib la cual es muy efectiva.
- Streptoccosu pneumoniae: afecta aniños menores de un año. es una de las peores respecto a secuelas, pues el niño puede quedar con sordera. Es causante de enfermedades como la otitis, sinusitis, neumonias, entre otras.
Hay otras muchas bacterias que pueden producir meningitis:
- Listeria
- E.coli
Como tratamiento se suelen dar anitbióticos como la vancomicina, meropenen etc... además se suelen administrar también corticoesteroides y se suele reemplazar el liquido perdido debido a la fiebre etc..



.jpg)
.jpg)







.jpg)


















.jpg)




.jpg)

